みんなの医療ガイド
医療安全推進
A. 医療事故防止
医療技術が成熟するにつれて、医療に対する社会の期待が高くなってきています。医療には一定の不確定性が避けられませんが、期待した結果が得られない場合には大きな関心事となります。医療過誤訴訟の増加はこのような社会の医療に対する期待を反映したものでもありますが、医療側はこの期待に応え安全な医療を提供すべく体制の整備を図る必要があります。
私達、医療従事者は患者様の信頼を得るために『安全な医療』、『質の高い医療』、『情報公開による易い医療』を提供できるよう努力しています。
A.1. 医療における不確定性と医療事故
医療では一人一人異なる体質を有し、疾病の状況も異なる方を対象に治療を行ないます。薬剤に対する反応一つを取ってもそこには個人差があります。したがって治療の結果には一定の不確定性が生じることは避けることは出来ません。患者についての情報の収集、診断、病状の把握、治療方法の選択と実行などの一連の医療行為が適切に行なわれたにも関わらず、期待した結果が得られないことがありますが、これは医療事故とは区別されるべきものです。
では医療事故はどのような場合をいうのでしょうか。医療事故は「医療を提供する過程において、医療を受ける原因となった疾病や外傷とは別に、医療そのものが原因となって生じた健康被害」をいいます。医療を提供する過程でなんらかのミスがあった場合には「医療過誤」といいます。また何らミスがない場合にも医療事故が生じることはあり得ます。日本にはこの種の調査はありませんが、医療事故はしばしば生じ、外国の調査では入院患者の約10%は何らかの医療事故に遭っているという推計もあります。医療事故の約50%はミスにより生じる医療過誤であり、これは安全なシステムを構築することにより予防が可能なものです。また、健康被害は生じなかったものの、そのまま放置しておけば健康に被害を生じた可能性のある事例を「ヒヤリ・ハット」、「インシデント」といいます。
医療事故は人命、費用など大きな社会的影響を与えています。安全な医療を提供する・受けることが出来る体制をできるだけ速やかに整備することは、医療従事者のみならず大きな社会的に大きな課題となっています。
A.2. 安全な医療を提供するための課題
A.Ⅰ. 私達の約束
| ① | 医療に従事するすべての職員が患者様の安全を最優先に考え、安全な医療の提供を目指し努力します。 |
| ② | 医療の主役は言うまでもなく患者様です。その主役である患者様に、医療に参加していただき、相互理解を深めるために患者様との対話を大切にしています。 |
| ③ | 医療の現場でミスを犯すことは許されないことですが、万一ミスを犯した場合、速やかに報告し、ミスの要因を明らかにし、同じミスを2度と繰り返さないシステム作りに取り組んでいます。 |
| ④ | 誰でも同じ手順でミスのない仕事ができるように、業務マニュアルを作り、そのマニュアルに従って業務を遂行しています。 |
| ⑤ | 医師・看護師・薬剤師・栄養士など多くの医療従事者が医療チームを作り、患者様に安全で良質な医療を提供するために、各々の専門知識を十二分に活用しています。カンファレンスの場で、1人1人の患者様について医師は治療方針を看護師は看護について、薬剤師は薬物治療についてと其々の立場からより良い治療を目指して話し合います。 |
| ⑥ | 私たち医療従事者は、正しい知識を学び、的確な患者様の観察や医療内容の理解により、起こりうる危険を見通すことで事故を未然に防ぐよう努力しています。《いつもと違う》と感じるセンスを大切にして、危険回避に努めています。 |
| ⑦ | 安全な医療を提供するために、医療人として自らの健康や生活を管理しています。 |
| ⑧ | 栄養剤を注入するチューブと、注射剤を注入するチューブとを間違えないように、また消毒剤を注射器に入れて使わないようにと過去の医療事故から多くのことを学び、事故を繰り返さないために、安全性を考慮された器具や機器を導入しています。 |
| ⑨ | 医薬品に関するミスは、医療事故の中でもっとも多いといわれています。 処方箋に正しい薬の名前が書かれているか、その薬の量は適切か、使い方に間違いはないか、投与期間は適当かを確認し、患者様に正しい薬を正しく飲んでいただくために、患者様に薬の説明を行っています。 注射剤についても、注射剤に書かれた患者様のお名前に間違いはないか、薬の量は適切か、投与経路は正しいか、投与時間は正しいかを確認し、清潔な操作で患者様に注射や点滴を行っています。 |
| ⑩ | 患者様に入院期間中を少しでも快適に過ごしていただけるように、また転ばれたり、ベッドから落ちられるというような事故を防止するためにも、病院内の整理整頓に努めています。 |
A.Ⅱ. 患者様にご協力いただきたいこと
| ① | 疑問に思われることを職員に遠慮なくご質問ください |
| ② | 患者様が気にかかっていることをお話ください |
| ③ | 患者様の情報をお教えください |
| ④ | アレルギー・今のんでいらっしゃる薬・健康食品をお話ください |
| ⑤ | 検査結果もご質問ください |
私たち医療従事者は、患者様と協力して、『安全な医療の提供』と『医療の質の向上』に努めていきたいと思っています。情報開示を掲げ、患者様からのご質問をお待ちしています。
A.Ⅲ. 医療安全推進対策の実際
私たちは、安全な医療を提供するために、自分の病院でのリスクを把握し、それらを分析し、そして事故発生防止対策を立て、それらが正しく実行されているかを常に見直しながら、事故防止に努めています。
1.患者様を看護している時に起きやすい事故の例
多くの医療機関で次のような事故がおきていることが報告されています。私達は、このような事故を未然に防ぐために、まず事故、あるいは事故になりかねない事例(ヒヤリ・ハット報告)ついての情報を集め、事故の原因を分析し、事故防止の方法や環境の整備などの対策を立てています。
患者様のお世話をしている時におきやすい事故
| ① | 患者様が転ばれたり、ベッドから落ちられること |
| ② | 患者様が、軟膏や思いがけない物を食べてしまわれたり、うまく飲み込めなくて食べ物が肺に入ってしまうこと |
| ③ | 職員が気づかない間に患者様が、病院から出られてしまう事 |
| ④ | 転んで骨折されないようにと患者様の行動を制限してしまう事 |
| ⑤ | 患者様が、お風呂で転ばれたり、やけどをされる事 |
診療中におこしやすい事故
| ① | 患者様に間違った薬を注射してしまうことや、点滴してはいけない薬を点滴してしまう事 |
| ② | 薬を渡し忘れることや、間違った薬を渡してしまう事 |
| ③ | 点滴のチューブが気づかないうちにはずれてしまっていることやチューブが詰まってしまっているのに気づかないこと |
| ④ | 検査に関すること |
| ⑤ | 機器類の操作を間違えてしまうこと |
看護師だけではなく、医師や薬剤師のミスもすべて収集し、すべてのミスを分析し大きな事故に至らないよう業務手順を改善しています。
B. 感染管理
B.Ⅰ. 感染管理の目的
セラチア菌による院内感染のニュースは皆様の記憶に新しいと思います。これらは、院内での不適切な点滴の取り扱いや、医療従事者の手指消毒の不備のために起こった院内感染です。(院内感染を全て医療従事者の責任いすることは無理がある。訴訟上もこの部分を引用されるリスクあり)
私達は、病気を治療するために入院された病院で患者様が、他の感染症に感染されることのないように、医療従事者や病院の設備を管理し安全な治療環境を作るよう努力しています。
B.Ⅱ. 院内感染予防について
1.院内感染とは 入院中の患者様が病院内で新たな感染症にかかること、を言います。入院中に発病した場合も、病原微生物に病院外で感染し、潜伏期間中に入院したものは含みません。
2.院内感染は何故おきるのでしょうか? 院内感染が起こるには次の様な要因があります。私達は、院内感染の要因を把握し、感染防止の対策を立て、実行しています。
| ① | 入院患者様は、もともと病気を持ち、免疫機能も低下している方が多く、手術などにより正常の免疫バリアが失われている事も多く、きわめて感染を受けやすく、又発病しやすい状態です。 |
| ② | 医療従事者が、自分自身の手や医療器具を介して患者様に感染を広げる可能性もあります。 |
| ③ | レジオネラ感染症のようにお風呂や空調を通じて感染することもあります。このように院内の環境が感染を拡大する可能性があります。 |
| ④ | 病院では治療のために多くの抗菌薬が使われます。それらの抗菌薬の使用により耐性菌(抗菌薬の効かない菌)が出現し易い環境になっています。 |
3.院内感染予防対策
①感染リスクとそれに応じた対策をとっています
感染をおこすリスクの高いもの(皮膚を貫通して直接体内に入れる器具や機械)は、滅菌されたものを無菌操作で扱っています。
床や壁から感染をおこすリスクは低いですから、消毒の必要はありません。眼に見える汚れやごみを清掃し乾燥させています。
②病院では、スタンダードプリコーション(SP)を実行しています
SPとは、全ての患者様の血液,血液成分、全ての体液、汗を除く分泌物、排泄物、病的な皮膚、粘膜からは感染の可能性があると考え、手袋やマスクを着用することにより院内感染の防止を図る事をいいます。
③うがいも感染予防のために正しく実行しています
病院で仕事を始める前にうがいをします。正しいうがいの方法は下記のとおりです。
- 1回目は、口に含んで少し強めにうがいをします
- 2、3回目は上を向いて、のどの奥まで液が届くように15秒程度うがいをします
④手洗いは、院内感染防止の基本です。
1. 手洗いの目的
感染経路の遮断。職員の手が感染の媒介にならないように十分な手洗いをします。
2. 手洗い法には次のような方法があります。その場面に応じて必要な手洗い法で手洗いします。
| 種類 | 方法 | 目的・状況 |
|---|---|---|
| 日常手洗い | 石鹸と流水で30秒以上かけて洗う | 感染リスクの少ない時 |
| 衛生的手洗い | 消毒薬と流水で30秒以上かけて洗う手指消毒剤を擦り込む | 感染リスクを伴う時 |
| 手術時手洗い | 消毒薬と流水(スポンジ又ブラシ使用)で洗う | 高い清潔度が要求される時 |
4.院内感染対策委員会
院内感染を防止し、患者様の安全と医療従事者の健康を守るために、院内感染対策委員会を設置しています。
■院内感染対策委員会の役割
| ① | 院内感染の状況・発生率を調査し、院内感染の状況について検討します。 |
| ② | 病院内の環境整備に関して院内感染予防対策を実施します。 |
| ③ | 定期的に感染防止に関する勉強会を開催し、職員の意識向上を図っています |
B.Ⅲ. 院内感染を起こしやすい主な感染症とその感染経路
1. B型肝炎・C型肝炎
B型肝炎ウイルスは、血液・唾液・精液などに含まれ、これらが経皮あるいは経粘膜的に体内に入って感染が成立します。C型肝炎ウイルスも血液およびその血液製剤により伝達されますが、一般的には唾液や、精液には含まれないとされています。
使用後の注射針を誤って職員が自分自身に刺してしまう針刺し事故により、職員が感染することがあります。マスコミの報道によりますと、何人もの患者様に同じ注射針を使ったり、滅菌の不十分な器具の使いまわしにより患者様同士に感染をおこしてしまった事故も報告されています。
2. HIV感染症・エイズ
HIV感染者の血液・精液(膣分泌物も)との濃厚な接触により感染します。具体的には、HIVに感染している血液の輸血や、同じ注射器を使う注射の回し打ち、HIV感染者との性交、母子感染(授乳も)が主な感染経路です。
病院内での患者様への感染は現在までのところ報告されていません。
3. インフルエンザ
1.)症状突然の発熱で始まり、半日以内に38℃を超える高熱となります。発熱は3日程度続き、その間、しばしば頭痛・筋肉痛・腰痛などを伴います。解熱しても咳が続き、完全に回復するのに1~2週間以上かかります。
2.)感染経路主にくしゃみや咳で排出される飛沫による感染ですが、時には患者様の鼻汁などに間接的に接触することにより感染する事もあります。流行しているインフルエンザウイルスに対する抗体を持っていなければ感染してしまいます。
インフルエンザウイルスは、症状が現れる前から排出され、発症後7日間排出され続けますが、感染後3日間が最も感染力が強いと言われています。潜伏期は、1~2日で、発症後3日間は感染性があります。
3.)予防するために
・うがい、手洗いの励行
・湿度の保持
・十分な栄養と休養
・人ごみを避ける
・マスクを着用する
4.)インフルエンザワクチンについて
①有効性
ワクチン接種により、インフルエンザ発病防止効果が認められます。
②副作用
接種後、2~3日以内に注射をしたところが腫れたり、痛みがあったり、少し熱が出たり、だるいなどの症状が現れることがありますが、ほとんどの場合特別な処置は必要としません。重篤な健康障害の発生は、100万人あたり0.36人です。
但し、卵アレルギー、鶏肉の過敏症の方はワクチンの接種を受けないで下さい。
③なるべく予防接種を受けたほうがよい方
・50歳以上の方
・老人ホームの居住者・従事者
・慢性の呼吸器もしくは心臓血管系の疾病を有する方
・慢性代謝性疾患、腎不全、異常ヘモグロビン症、免疫抑制剤使用中の人 ・長期アスピリン治療をうけている6ヶ月から18歳の人
・インフルエンザ流行期に妊娠第2期、第3期になる人
・医療従事者
④接種方法
一般的には、1~4週間の間隔をおいて2回受けてください。但し前シーズンにインフルエンザに罹っているか又は、インフルエンザワクチンの接種を受けていれば交差免疫により1回の接種でもかなりの予防効果は得られます。
高齢者のワクチン接種は、重症化、死亡を防ぐ点で効果があり、高齢者はワクチン1回接種で十分効果が期待できるといわれています。
5.)インフルエンザと風邪のちがい
| インフルエンザ | 風邪 | ||
|---|---|---|---|
| 症状 | 発熱 | 高熱38~40℃・3~4日続く | あまりない |
| 頭痛 | 顕著 | あまりない | |
| 全身の痛み | あり | わずか | |
| 疲労感 | 2~3週間続くことあり | きわめて軽度 | |
| 極度の消耗 | 早い時期から顕著 | なし | |
| 鼻閉 | 時々 | 一般的 | |
| くしゃみ | 時々 | 普通あり | |
| 咽頭痛 | 時々 | 一般的 | |
| 胸部の不快感 から咳 | 一般的・重症化する可能性あり | 軽度から中等度 | |
| 合併症 | 時に致命的 | ||
| 予防 | ワクチン | ||
| 治療 | (抗インフルエンザウイルス剤) アマンタジン ザナミビル・オセルタミビル | 対症療法 | |
6.)治療
抗インフルエンザウイルス剤(発症後、2日以内に飲み始めること)
| 商品名 | 効能・効果 | 用法・用量 |
|---|---|---|
| アマンタジン | A型 | 1日100mg分1~2内服 |
| ザナミビル | A型・B型 | 1回10mg1日2回吸入5日間 |
| オセルタミビル | A型・B型 | 1回1カプセル1日2回内服5日間 |
4. MRSA(メチシリン耐性黄色ブドウ球菌)感染症
メチシリンというペニシリン系の抗生剤が効かない黄色ブドウ球菌の感染により起こる感染症です。健常者では感染しても発症することはほとんどありませんが、高齢者や抵抗力の低い人では感染症を起こすことがあります。MRSA肺炎や菌血症などのMRSA感染症は、バンコマイシンやタゴシットなどの抗生剤で治療されます。
病院内では、主に医療従事者や医療器具を介して感染することが多い為、職員や患者様の手洗いとうがい、そして医療器具の適切な消毒を実施することにより感染の拡大防止に努めています。
5. レジオネラ症
レジオネラ症は、レジオネラ菌を含むエアロゾルの吸入や温泉水を誤吸入することにより呼吸器系に感染し発症します。レジオネラ菌は、病院での感染だけではなく、24時間風呂による家庭でのレジオネラ感染や噴水からの感染等も報告されています。レジオネラ症は、適切な抗生剤で治療できますので、発熱、全身倦怠感、咳などの症状がありましたら病院を受診してください。
6. セラチア菌による感染症
健常者の場合、セラチアが皮膚についたり、口から入っても感染症になることはありません。感染防御機能が低下した患者様の血液、腹水、髄液などにセラチア菌が入った場合、セラチアが産生するエンドトキシンにより血圧が急激に下がったり、またその結果腎臓や肝臓の機能が障害され多臓器不全に陥ると死亡する危険性が高くなります。
手指消毒と器具消毒により感染拡大防止に努めています。環境からの感染はほとんどおこりませんが、目に見える汚れは確実に清掃しておくことが、大切です。
7. O-157感染症
O-157は、腸管出血性大腸菌に属する下痢原性大腸菌で、ベロ毒素を産生します。この菌は熱に弱く、75度1分間で死滅します。しかし低温には強く、家庭の冷凍庫では生き残ることができます。O-157の感染は、飲食物を介する経口感染でO-157に汚染された飲食物を摂取するか、感染者の糞便で汚染されたものを口にすることが原因です。手洗い・調理器具の取り扱い・牛肉類は過熱処理をすること・生野菜は流水で十分洗浄することで予防に努めています。
8. 炭疽
羊・牛・馬など草食動物の病気で代表的な人畜共通感染症です。発展途上国を中心に世界中に分布しており、わが国では、昭和40年8月に岩手で牛に炭疽が発症し、人に感染した例がありますが、それ以後報告例はありません。
炭疽菌の芽胞は創傷、呼吸器、消化管から組織に侵入し、発芽増殖し、その後、炭疽毒素を産生し病原性を発現します。
9. 狂牛病
狂牛病(牛海綿状脳症:BSE)が極めてまれに人間にうつりクロイツフェルト・ヤコブ病(CJD)となって発病する可能性があります。
9. 狂牛病
プリオンと言われる特殊な蛋白が病原体といわれています。プリオンは冷凍にも料理の熱にもびくともしないたちの悪い病原体です。肉骨粉に混入したBSE病原体が牛に感染し、その牛がまた肉骨粉として別の牛への感染源となり大流行を起こしたといわれています。
症状人間にも海綿状脳症があり、発見者の名前をとってクロイツフェルト・ヤコブ病(CJD)と呼ばれています。CJDは50代半ば以降に多く起こり、主な症状は痴呆で、1年以内に死亡します。
■変異型クロイツフェルト・ヤコブ病(v-CJD)
v-CJDは、潜伏期間が数年以上と長く、10代から20代と若い年齢でも発症します。症状は、うつ病からしびれなどを訴え、痴呆症状が出、発病後1年ほどで死に至ります。v-CJDの発症は、BSEにかかった牛の脳や脊髄などを食べることにより、体内に入った異常型プリオンが、脳で増殖して神経細胞をおかすためと考えられています。
人への感染防止は、病原体が含まれる組織を食用、医薬品、化粧品に使用しない事です。BSE牛で感染性が見出されている臓器は、脳、脊髄、眼、回腸、末梢神経、骨髄である。日本では、表1の臓器のうちカテゴリー1と2の全てと、3の一部(脳・脊髄・眼・腸・扁桃・リンパ節・脾臓・松果体・硬膜・胎盤・脳脊髄液・下垂体・胸腺・副腎)を医薬品や化粧品の原材料に用いる事を禁止しました。
表1臓器別感染伝播リスクの分類
| カテゴリー | 感染伝播リスク | 臓器 |
|---|---|---|
| 1 | 高リスク | 脳・脊髄・眼 |
| 2 | 中リスク | 回腸・リンパ節・近位結腸・脾臓・扁桃・脳脊髄液・下垂体・副腎 |
| 3 | 低リスク | 末梢結腸・鼻粘膜・末梢神経・骨髄・肝臓・胸腺 |
| 4 | リスクなし | 血液凝固物・便・心臓・腎臓・乳腺・乳・卵巣・唾液・精嚢・血清・骨格筋・精巣・甲状腺・子宮・胎児組織 |
10. サリン
サリンは、有機リン系殺虫剤と同様に生体内のAChEを阻害する結果、神経伝達物質であるアセチルコリンが蓄積して交感神経、副交感神経、末梢神経、中枢神経など種々の神経症状を呈します。
すぐに病院で診察を受けてください。
症状自覚症状は、①鼻水・咳・呼吸困難などの呼吸器症状 ②目の前が暗くなる・視野狭窄・目がちかちかする・眼痛・ものがぼんやり見える・縮瞳などの眼症状 ③その他吐き気・嘔吐・発汗・めまい・頭痛・しびれ感・歩行困難・脱力等が主な症状である。更に重症例では、失禁・筋攣縮・痙攣・意識障害・呼吸停止となっています。被災後、最も早期から自覚した自覚的症状は鼻水・呼吸困難・目の前が暗くなるなどで、最も早く消失した症状は鼻水でした。
11. 結核
(感染経路)排菌している結核患者様の咳とともに飛散され、結核菌を含んだ小滴を直接吸い込んで起こる飛沫核感染及び空気感染です。
症状肺結核では自覚症状の少ない例もありますが、約80%の結核が何らかの自覚症状で発見されています。2週間以上咳・痰・発熱・全身倦怠などの感冒様症状が続く場合は病院を受診してください。
12. 疥癬
老人施設では疥癬の流行が時々見られます。病院でも、清潔な環境を作り患者様への疥癬の感染防止に努めています。健康な方も感染する可能性がありますので、疑わしい症状が現れたら、速やかに皮膚科を受診してください。
症状ヒゼンダニが皮膚に寄生すると、皮膚に色々な症状が出ますが、疥癬トンネルが特異的です。痒みは夜中にひどくなり、小さな赤いブツブツ(小丘疹)、外陰部の小さなしこり(結節)、手や指の小さな水ぶくれ、等色々なタイプの皮疹を生じます。これらは、ヒゼンダニの虫体や糞に対するアレルギー反応であり、ある程度虫が増殖して、感作されるまで皮疹を生じません。
ヒゼンダニの弱点
・熱や乾燥にかなり弱い為、汚染された衣類は3日間位ポリ袋に入れて放置してから洗濯してください。50℃のお湯に10分間つければダニは死滅します。
・人肌の温度でないと動作が鈍くなり、16度では全く動かなくなります。
・布団綿の中に潜ったり、長袖の衣服をかき分けて人肌に取り付く力はないので、布団や衣類を日に干せばダニは死滅します。
C. 医療廃棄物
医療機関から出される廃棄物には、医療行為等によって発生する医療廃棄物と、医療行為以外の事業活動により出される一般廃棄物があります。さらに、医療廃棄物は「感染性廃棄物」と「非感染性廃棄物」とに区分されます。
C.Ⅰ. 廃棄物の分類
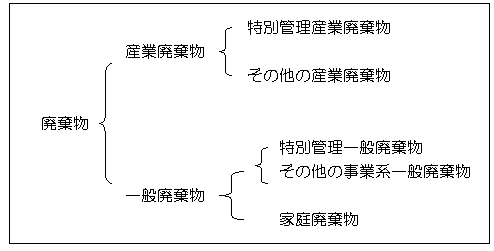
(用語の説明)
| 「産業廃棄物」 | 事業活動に伴って生じる廃棄物のうち、燃え殻、汚泥、廃油、廃酸等 |
| 「一般廃棄物」 | 産業廃棄物以外の廃棄物 |
| 「特別管理産業廃棄物」 | 産業廃棄物のうち毒性、爆発性,感染性、その他の人の健康または生活環境に係る被害を生じる恐れがあるもの |
| 「特別管理一般廃棄物」 | 一般廃棄物のうち毒性、爆発性,感染性、その他の人の健康または生活環境に係る被害を生じる恐れがあるもの |
C.Ⅱ. 廃棄物の処理
病院は、廃棄物の排出事業者として、皆様の環境と安全を守るために、次のことを実行し、廃棄物について最後まで責任を持っています。
1.廃棄物を自らの責任において適性に処理する。
2.廃棄物の再生利用を行う事によりその減量に努める。
3.産業廃棄物処理業者や特別管理産業廃棄物処理業者に廃棄物の処理を委託し、産業廃棄物管理票(マニフェスト)により感染性廃棄物が適正に処理された事を確認する。
C.Ⅲ. 医療機関における感染性廃棄物の管理
病院内における感染事故を防止し、感染性廃棄物を適正に処理する為に「特別管理産業廃棄物管理責任者」がいます。感染性廃棄物の運搬容器には「バイオハザードマーク」をつけ、その危険性が人目で誰にでもわかるようにしてあります。
| 1.液状または泥状のもの(血液等) | 赤色 |
| 2.固形状のもの(血液等が付着したガーゼ等) | 橙色 |
| 3.鋭利なもの(注射針等) | 黄色 |
C.Ⅳ. まとめ
このように医療機関においては、廃棄物の適正な処理を実施する事により、生活環境の保全および公衆衛生の向上に努めています。


