主張・要望・調査報告
「病院のあり方に関する報告書」
第7章 医療の質
1.質とは何か
医療機関には、提供する医療の質向上が求められている。“医療の質”を考える前提として、“質”とは何か、“医療”とは何か、を考えたい。
質とは効用への適合である(quality is fitness for use)、とJuranが定義している。ISO(International Organization for Standardization)では、質とは、本来備わっている特性の集まりが要求事項を満たす程度、と定義している。いずれも、質とは顧客要求への適合、すなわち、顧客満足を意味している。顧客要求はとどまることなく上昇するため、満足を得られるのは一過性でしかない。したがって、継続的に向上の努力を続ける必要がある。
質Q(large Q)の要素は、製品・サービスの質q(small q)と価格C(cost)、提供の仕方D(delivery)といわれている。Q=f(q・C・D)と表すことができる。
近年、質を、製品・サービスの質に止まらず、組織の質、職員の質、更に、環境負荷に関する質(E)までを包含して捉えるようになった。総合的質(TQ:Total Quality)の概念である。総合的質を担保するためには、総合的質経営(TQM:Total Quality Management)の実践が必要である。
2.医療とは何か
医療は極めて文化性が高く、国や地域により、時代により、その内容は大きく異なる。医療制度が常に大きな変化を続けている所以である。医療制度は、頻繁に改定されるために、極めて複雑になり、一般国民はもとより、専門職にとっても理解しにくいものとなっている。
医療とは、狭義には診療(診断と治療:diagnosis and treatment)すなわち、医の行為(medical care)であり、広義には健康に関するお世話(health care)である。Health Careとは、保健・医療・福祉を含む広い意味であり、療養ともいう。医療とは、診療のみならず、医療機関で行なうすべての業務をいう、すなわち、組織運営・経営を意味する。
「医療とは医学の社会的適用である」と元日本医師会長武見太郎が定義している。すなわち、医療は科学技術を実用化するための社会技術である。医療の社会性とは、すなわち、他の分野との関係をもつということ、関連分野との整合を図ることである。安全と便益(自由と権利)を享受する代わりに、個人および組織として、社会の一員としての役割(責任と義務)を果たすことである。医療提供側は、社会(国民や患者)が求める医療を提供しなければならない。
医療基本法(別項で解説)を定め、医療はどうあるべきか、どうあるか、医療の基本的あり方を示す必要がある。
3.病院とは何か
①病院の定義
病院とは20床以上の入院施設を有し、科学的かつ組織的な医療を提供する医療機関をいう(医療法第1条の5)。20床以上は必要条件であり、後段の“科学的かつ組織的”運営が達成されて初めて病院といえる(十分条件)。これは病院のあり方を規定する極めて重要な考え方である。医療法の規定を満たす(必要かつ十分)ためには、“科学的かつ組織的”運営を基本概念とする質管理の考え方や方法を導入することが近道である。質管理を重視し、導入を推奨する理由である。
②病院の組織運営
病院は、組織的に医療を提供することによって病める人を社会復帰させることを目的としている。医師をはじめとする多くの職種の連携と協力によって行われる、労働集約性の高い業種である。更に、患者の高い要求水準に応えるためには、建築・設備・医療機器等を整備する必要があり、資本集約性も高いという特徴がある。
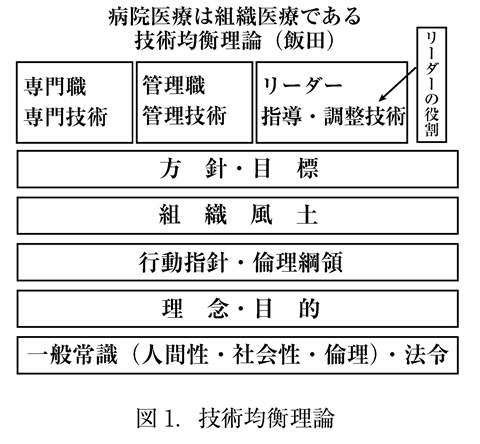
医師を中心に医療を行なう組織(医療管理)すなわち固有技術と、経営や運営の組織(経営管理)すなわち管理技術とに分けて考える必要がある(図1)
患者個々の病態にはそれぞれ差があり、個別に高度の医療技術が要求される。また、休みなく、常時、受入れ体制を整えていなければならない等、効率化が難しい分野である。
組織設立の経緯からみた場合、日本の病院の発祥は、小規模な診療所の開設にあり、規模が拡大して病院(個人・医療法人等)になった。開設者である医師・院長の個人的運営がおこなわれており、組織的運営をおこなうという意識が不足がちであった。また、医療法では、医療法人の院長、理事長は医師でなければならないと規定されている。
かつては、良質な医療の提供だけを考えていれば、病院経営ができた。しかし、社会情勢の変化、医療制度改革、更に、医療費抑制が進む中、良質かつ効率的な医療の提供が求められており、経営管理の重要性が高まった。良質とは、すべての関係者が納得する、満足するという意味であり、医療提供側の価値判断ではない。
③病院の組織図
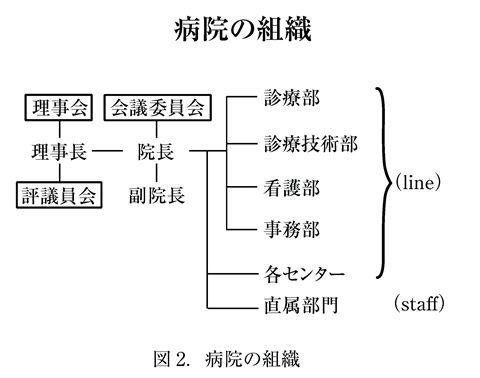
病院の組織は設立主体や規模により異なるが、基本的には、診療部、診療技術部、看護部、事務部の4部門に大別されている。現業部門であり、ライン部門ともいう。
その他に、院長直属で、部署の枠にとらわれない、各種の機能がある。戦略・参謀部門であり、スタッフ部門ともいう(図2)
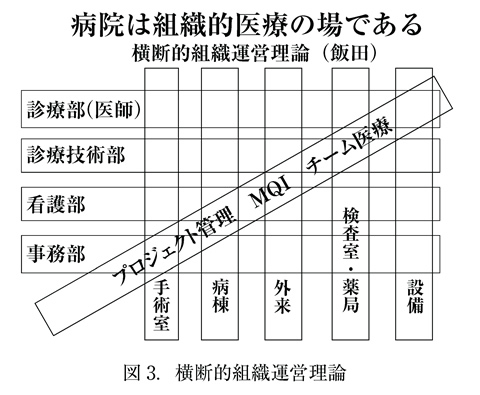
組織とは、同じ目的を達成するために、協働する集団(人々あるいは組織)をいう。それは機械的で単一ではない。これまでの病院の組織図は、従来の縦型組織の一面を示しているに過ぎない。縦割り(部署)・横割り(職種・機能)の組織の枠を超えた連携が必要である。これを横断的組織運営理論という(図3)。
④病院の機能
病院は急性期医療を担当する病院と慢性期医療を担当する病院に大別され、急性期病床、亜急性期病床、療養病床、介護施設、更には在宅へとつながっている。各医療機関は地域における役割を果たすために、短期療養か長期療養か、専門特化か総合か、診療圏は全国か地域密着か、高度医療か一般的医療か、教育研修機能を含むか否か、医療か介護か、また、これらの複合等を選択している。時代の要請に柔軟に応えられる、すなわち、つねに患者に選ばれる「質」が求められている。
⑤設立主体
医療機関の設立主体は、国立・独立行政法人(旧国立等)・公立・公的・私立(公益法人・医療法人・企業・個人・その他)がある。設立主体により、運営方法は様々である。大きくは公と民に分けられる。公ではないが、その中間的なものとして、公的と公益法人(財団法人・社会福祉法人・学校法人・宗教法人等)がある。医療法人は中間法人ともいわれている。医師会立病院や個人立医療機関が法人化したものがある。
将来は、公と私、官と民が、同一敷地内あるいは同一施設内に共存することもあり得る。
4.医療の特性
医療の特性は、以下のごとくである。これらは、医療のみに限定したものではなく、他の産業分野でも一部は該当する事項がある。
①個別性
サービス業、とくに医療においては、利用者の要望や状況は一律ではない。治療前の状態や治療に対する反応は個体差が大きい。したがって、その都度の個別対応が必要である。一般には集団を対象にすることはない。
②緊急性
急性疾患や慢性疾患の急性憎悪では、緊急対応が必要である。また、重症患者や、手術直後の患者では、状態の急変が発生する可能性があり、集中管理が必要である。また、重篤でない場合でも患者の訴えだけでは、緊急対応が必要か否かの判断はできない。緊急性があったかどうかは、診察および経過観察の結果、判明する。つまり、医学的な必要性、緊急性と患者の要望、不安は必ずしも一致しない。
③地域性
医療機関は、大学病院や一部の専門病院を除いて、来院患者の大部分は、周辺地域の住民である。医療はきわめて地域性が高いといえる。診療圏は生活圏である。
④年中無休
病院は、24時間、365日、年中無休で応需の体制が必要である。また、施設・設備・人員配置も最大負荷時に対応できるように準備しておかなければならない。したがって、外来の救急診療体制と入院患者に対しては交代勤務が必要である。
⑤不具合への対応
医療の対象(患者)は、苦痛や障害等の不具合を持ち、不具合の軽減あるいは消失、更には、現状維持を期待して医療機関を訪れる。また、生物は、加齢と終局的な死をまぬがれない。製造業のように、均質かつ良質の材料(良品)を選択することはできない。
⑥侵襲性
医療行為は、侵襲を加える行為である。薬剤投与は異物・劇物・毒物の投与であり、検査・処置・治療行為は疼痛・苦痛や外的傷害を伴う場合がある。手術は、文字通り刃物で身体・臓器を損傷する行為である。
⑦不確実性
不具合を持つ、また、多様かつ複雑な個別の反応を示す個体に対して、侵襲を加えるということから、医療の経過と結果は予測困難である。しかも、従来は治療の適応ではなかった状態に対しても適応を拡大し、また、新しい診断・治療法を適用するようになり、不確実性が極めて高くなっている。
⑧リスク性
上記の理由により、医療行為は、極めてリスクが高いというよりも、リスクと治療効果を勘案して選択することが特徴である。リスクとは、患者にとってのリスクというだけではなく、医療を提供する側にとってのリスクもある。近年、故意でなくても、治療の結果が悪いと、業務上過失傷害、致死罪に問われる虞がでてきた。
5.医療の質 (quality of health care)
①医療の質
医療の質とは、提供する医療の質、提供主体の組織の質、組織構成員全員の質であり、多面的である。医療を適切かつ円滑に行うためには、組織的運営が必要である。組織(チーム)医療とは、診療部門と支援部門を含めた、すべての部門横断的な連携を言う(図3)。
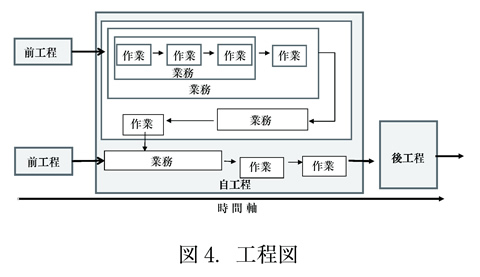
「後工程はお客様」を医療に当てはめると、患者だけではなく、業務を引き継ぐ職員・同僚も顧客であるという考え方が必要である(図4)。患者を外部顧客、職員・同僚を内部顧客という。
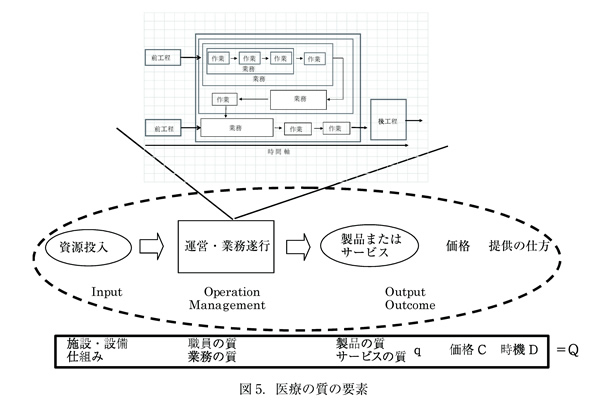
②医療の質の要素
質(Q)の要素は、製品・サービスそのものの質(q)、価格(C)、納期あるいはサービス提供のしかた(D)である。Q=f(q・C・D)。達成の順番としては、q・D・Cとすることが望ましい。まず、目的の達成、すなわち、効果を上げることが第一になければならず、ついで、納期・サービス提供のしかた、効率を上げること、最後に価格が求められる。
医療では、診療の質向上(q)、治療成績の向上(q)が先にあり、ついで、快適性(D)、受診の容易性(D)、待ち時間(D)、そして、医療費(C)の順である。しかし、患者にとっては、診療の質(q)を評価することが困難であるので、待ち時間(D)、職員の態度(D)や自己負担金(C)が評価されることが多い(図5)
良質(効果的)の医療を効率的に提供することが、医療法第 1条の 2に明記されている。「医療は、生命の尊重と保持を旨とし、医師、歯科医師、薬剤師、看護師その他の医療の担い手と医療を受ける者との信頼関係に基づき、及び医療を受ける者の心身の状況に応じて行われると共に、その内容は、単に治療のみならず、疾病の予防のための措置及びリハビリテーションを含む良質かつ適切なものでなければならない。・・・医療は、国民自らの健康の保持のための努力を基礎として、病院、診療所、老人保健施設その他の医療を提供する施設、医療を受ける者の居宅等において、医療提供施設の機能に応じ効率的に提供されなければならない」
医療の質の要素は、1)診療の質(技術・能力・成果)、2)設備・機器の質、3)付帯サービスの質(接遇・その他)、4)提供体制の質(制度・組織・運営)、5)経済性(費用対効果・効率性・支払制度)である。
別の切り口から見ると、1)適切性、すなわち、技術、2)人間性、すなわち、信頼と安心、3)快適性、すなわち、心地よさ、4)経済性、すなわち、費用対効果である。
消費者契約法における質とは、物品(性能、効能、構造、原材料、デザイン、耐久性、安全性等)と、権利・サービス(資格、回数、時間、場所等)と規定している。
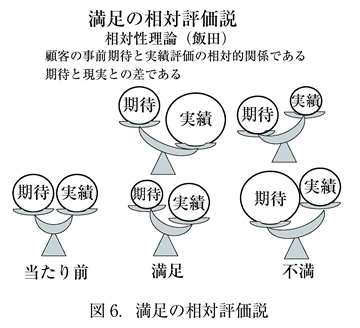
③医療の質の相対性
医療の提供は個別対応であり、患者の状態や要望によって異なる。それぞれの要素が互いに矛盾する側面をもつことがある。医療における質とは絶対的なものではなく、相対的なものである(図6)。また、医療の社会的役割は時代や制度によって異なる。理想的で絶対的な医療というものはない。時代や地域や財政の限られた条件の中で、病院がどのような医療を提供することができるのかが重要である。
6.医療の質の評価
①医療の質の評価
医療の効率化と質向上を目指して、医療の質を評価する仕組みが急速に進みつつある。
医療は、元来、質を重視して評価を行なう分野であり、古くは、Codmanが外科手術の成績(アウトカム)を評価する End Result Systemを提唱した(1914)。また、Donabedianは医療の質の要素は、構造(structure)、過程(process)、成果(outcome)であるとしている(1966)。
医療の成果(アウトカム)は、視点により多様である。すなわち、
1)最終生産物(診療の結果・アウトプット)だけではなく、
2)生産過程・サービス提供の過程(診断・治療・看護・事務処理・プロセス)
3)事後(治療後)の経過観察・苦情処理(アフターサービス)
4)最終処理(死亡・死後の病理解剖・診断書記載)
等の全経過を含む。
②臨床指標
診療を評価する指標として、臨床指標がある。臨床指標には、提供する医療のプロセスを評価する指標と、事後的に検証するアウトカム指標がある。また、医療の質をプロセス面から向上させる代表的な手法として、診療ガイドライン、EBM(Evidence Based Medicine)がある。
臨床指標の他に、効率性や公平性等の経営指標を組み合わせて、多面的な評価をする指標として、パフォーマンス・インディケーター(Performance Indicator)がある。パフォーマンスとは、アウトカムに近い概念であり、組織活動全体に関して言う場合が多い。
何が最も適切な臨床指標かは、それぞれの時代により異なる。なぜならば、「医療とは医学の社会的適応である」というように、社会の変化に対応して顧客要求は常に変化し多様であるからである。その中でも常に代わらない指標は、患者満足度であり、推奨度である。
③医療への質管理導入の社会的要請
医療の透明性、質保証、安全確保等に関する社会の要請が急速に高まっている。これらの要請に病院あるいは病院団体として対応するには、EBMの概念を更に拡張して、事実やデータに基づいた医療・経営(EBM:Evidence Based Medicine/ Management)、すなわち、標準化と継続的質向上によって効率と質向上を両立させ、医療に質管理を導入しなければならない。
④医療の標準化
医療の標準化による効率化と継続的質向上を目的に開発されたものが、DRG(DiagnosisRelated Groups)や DPC(Diagnosis Procedure Combination)である。医療制度改革への小手先の対応、診療報酬請求への対応だけではなく、組織基盤の整備が必要である。総合的質経営(TQM:Total Quality Management)の考え方の導入が必要である。
我が国にケースミックスとして導入されたDPCには種々の問題があるが、標準化によって、他施設、あるいは、自施設の時系列での比較検討が可能となり、質の評価に用いることが出来る。共通の物差し(基準)という意味で、DRGや DPCは極めて有用である。標準化とは、ばらつきの縮減であり、質管理(Quality Management・Quality Control)の基本である。全日病の活動として、DRGの考え方の導入が医療の標準化と医療経営に必須であるとの考えから、1996年から、定期的にオーストラリアを訪問し、調査・研究を続け、会員病院からデータを収集し、分析を行っている。
診療の標準化と共に、病院経営の標準化を推進する点でも、大きな役割を果たしている。急性期のみならず、長期療養施設や介護施設にも、ケースミックスを用いた標準化が行われつつある。
7.DPC分析事業・診療アウトカム評価事業・IQIP事業の統合
全日病では、診療アウトカム評価事業を、DPCデータの分析を行うMEDI-TARGET、診療情報を付加した分析を可能とする診療アウトカム評価事業、国際比較を目的とするIQIP(International Quality Indicator Project)の三段階で構成している。3事業を統合的に活用して医療の質向上・経営の質向上に役立てている。
①DPC分析事業(MEDI-TARGETの開発)
DPCは急性期病院の標準的な支払方法となり、DPC分析ソフトの導入が必要であった。全日病として、DPC請求のみでなく、診療アウトカム評価および将来のオンライン請求に対応可能とし、更にベンチマークを可能とする ASP(Application Service Provider)方式の MEDITARGETを2008年に共同開発した。その後も、参加病院の意見を集約して機能強化を継続している。
DPC病院であれば、DPCデータ(様式 1・4、E・Fファイル)を提出するだけでよい。本事業参加病院の母集団データセットとのベンチマークが可能で、時系列の経営分析が可能である。
DPCは外来診療には適用されていないが、近い将来の、電子請求必須化にむけて、外来・入院・外来を通した分析を実施している。DPC病院のみならず、すべての医療機関に一貫したデータ提出が求められると考える。
公的病院を含めて本事業への参加病院数が130(2011年5月12日時点)に増加した。データ規模が格段に大きくなり、病院機能・規模別等に層別化した集計も可能になり、より精度の高い分析が可能となる。これらのデータ分析を基に、各病院の経営の質向上とともに、政策提言することが重要である。
収集データの信頼性確保が重要であり、診療情報管理・医事課担当者を対象とした、説明会や講演会等の継続研修を実施している。ノウハウの提供等支援体制を強化している。
②診療アウトカム事業
診療アウトカム評価事業参加病院の多くがDPCを導入したため、DPCデータ作成に人員等院内資源が取られ、事業への継続参加が困難な病院がでてきた。これに対応するために DPCデータを変換して、最小の労力で診療アウトカム評価事業用のデータが作成できるようシステム変更を行った。新システムMEDI-TARGETを開発し、アウトカム評価事業もMEDITARGETに移行して一元化した。これにより、アウトカム評価事業に必要な数個の診療情報を付加的に入力するだけに簡素化した。
③診療アウトカム評価事業と DPC分析事業の一元化
医療の透明性、質保証、安全確保等に関する社会の要請が急速に高まっている。これらの要請に病院あるいは病院団体として対応するには、EBMの概念を更に拡張して、事実やデータに基づいた医療・経営(EBM:Evidence Based Medicine/Management)、すなわち、標準化と継続的質向上によって効率と質向上を両立させ、医療に質管理を導入しなければならない。
④IQIP事業
米国メリーランド病院協会が開発し、現在、PressGaney社が運営するIQIPには、世界18カ国の約400病院が参加している。全日病は2006年7月からIQIPに参加し、現在までに9病院が参加している。IQIP参加国の調整者会議で各国の状況を明らかにするとともに、臨床指標の検証をしている。システムの改善、データの信頼性確保を図るため全日病の参加会員病院の担当者を対象にした研修を実施している。
⑤医療の質の評価・公表等推進事業
全日病が実施しているアウトカム評価事業が評価されて、2010年度厚生労働省の「医療の質の評価・公表等推進事業」を受託した。
目的は、個別病院のデータ公表の仕組みと標準的な患者満足度調査票を開発し、診療アウトカム事業の拡大、定着を図ることである。主要24疾患のDPCデータに加え、臨床データ、病院全体の3指標を含むデータセットを用いる。データ項目数は1患者89項目で、四半期ごとに集計する。症例数、四半期ごとのデータの安定性等から、対象疾患および臨床指標を選定する。患者満足度・推奨度調査は標準的な質問項目で個別病院ごとに実施の有無、結果概要を公開している。
2011年の時点においては、質を評価し公表する仕組みを構築できる病院は少ない。しかし、この活動が推進事業としてではなく、通常業務として継続することが社会の要請となりつつある。推進事業で開発した情報システムを更に改良し、入力や参照の負担を軽減し、参加病院が継続できるようにしている。自院の体制を再構築し、自らの質を評価し、患者等の評価を受け、その結果を公表し、他の医療機関や組織と比較し、自院の改善に努めていることが、組織の質として評価される。
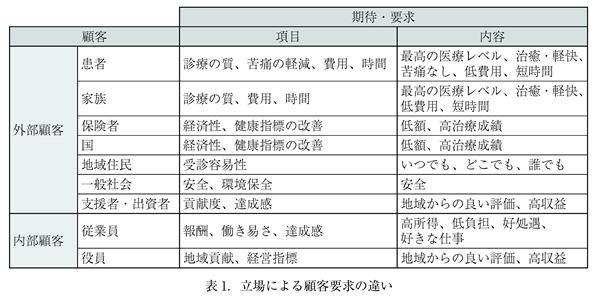
8.良質な医療
医療では、①良い構造に基づいて、②良い過程が実施されれば、③良い結果(良質な医療)を提供できる。そのため、医療の質の評価は構造と過程を対象としてきた。しかし、立場によって、望ましい医療の定義が異なる。したがって、それぞれの立場で目標とする良質な医療が何であるかを明確にする必要がある(表1)。
①社会・国民の視点
医療は社会生活において極めて重要な分野である。医療が生命に関係するという理由だけではなく、近年では、経済的理由が重要になっている。
安心して生活するためには、安全と健康、それを支える衣食住が必要である。これらは天から与えられたのではなく、先人たちの闘いや努力で勝ち取ったものである。しかし、私たちは恵まれた環境に馴らされて、それを忘れて、既得権と考えがちである。「自分たちには安全と健康を享受する権利があり、政府や医療機関はそれを提供する義務がある。努力しなくても、それらを得ることが当然である」という誤解がある。国家や地域社会に財政的な余裕があった時期には、国民の僅かの努力で安全と健康が維持できた。しかし、経済成長が大きく後退した今日、医療費の持続的な上昇が、相対的に国家財政を圧迫している。この傾向は、全世界的な問題であり、解決できた国は未だになく、どの国も試行錯誤の状況である。むしろ、日本の国民医療費と健康指標が高く評価されている。
②健康投資の視点
医療を消費と捉えるか、健康投資と捉えるかで、大きく異なる。医療を消費と捉える限り、医療費抑制は正しい政策である。健康投資と考えれば、質の良い医療提供体制の構築を重視しなければならない。生産(ものだけではなくサービスの提供も含む)や労働(いわゆる勤労だけではなく家事やボランティア活動を含む)ができない、あるいは、能力が低下した患者を、診療によって、生産・労働能力を復帰、回復、あるいは、維持させるからである。医療法(第1条)に良質で効率的な医療を提供せよと記載されている。質を上げるには、それ相応の人・物・金・時間(経営資源)の投資が必要である。「望ましい医療」とは、「希望する医療」あるいは「理想の医療」ではなく、「国民が必要とし、相応の負担をし、達成すると決めた医療」である。
医療とは学問ではなく実践である。学問であれば、真理や理想を求め、観念的でもかまわない。実践においては、目的を達成するために(Why)、何を(What)、だれが(Who)、いつ(When)、どこで(Where)、どのように(How)行動するのかを具体的に決めなければならない。これを5W1Hという。どの程度の負担で(How much)を加えて、5W2Hという場合がある。
③患者の視点
1)重点思考
患者満足という(質的)結果を数量的に評価することは困難である。しかし、患者のさまざまな意見を分析して、包括的あるいは部分的でも満足度を検証することは可能である。またその努力が必要である。種々の手法が開発・検証されて、患者満足度調査がおこなわれている。
医療の質を考えるとき、患者にとって決定的に重要な問題点の改善、つまり、患者の要望や不満の大きい点、重要な点から改善していくことが先決である。重点指向である。シックス・シグマ(6σ)では、これをCTQ(Critical to Quality)という。
2)患者満足
医療はサービス業の特徴を持つ。すなわち、顧客満足業、もてなし業、お世話業である。患者を顧客と呼ぶことに抵抗を感じるかもしれないが、接客業という意味ではない。顧客には内部顧客と外部顧客がある。職員は内部顧客、患者は外部顧客である。
患者満足の対象は、病院業務のすべてであり、より広い視点から把握することが必要である。それが「医療における信頼の創造」への道である。
患者(顧客)の立場からは、質とは(不)満足である。(不)満足とは事前の期待と現実との差異である。個人の価値観は多様で、考えは常に変わるので、サービスは特注品(個別対応)でなければならない。要求水準は限りなくどこまでも上がり続ける。従って、満足は一時的なものでしかない。だから、サービスの質は常に向上させなければならない(CQI:Continuous Quality Improvement)。
3)患者満足の要素
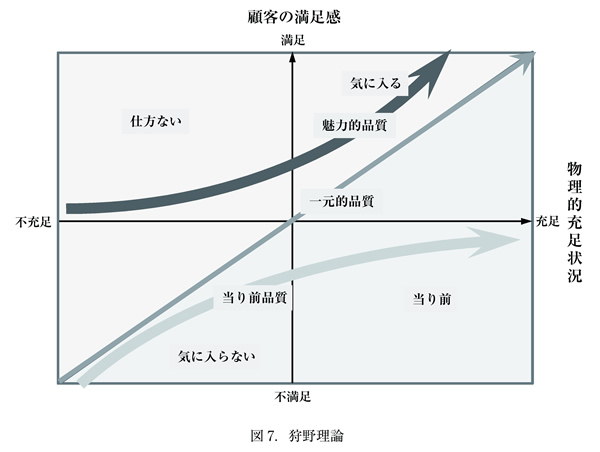
患者の満足・不満足は重要な要素である。狩野理論(図 7)を参考に、以下のように大別できる。
イ 魅力的な要素
それが充足されれば満足を与えるが、不十分であっても仕方ないと思われる要素である。患者が期待していない、あるいは、期待した以上のものを提供した場合の要素である。魅力的な要素は、充足比例的な要素、更には、当たり前の要素へと変化する。要求水準は限りなく上がるからである。常に魅力ある医療を心がけることが必要である。
ロ 充足比例的な要素
充足されれば満足、不足であれば不足の度合いに比例して不満足と思われる要素である。
ハ 当たり前の要素
充足であれば当然、不足であれば不満と思われる要素である。医療における基本的な要素である。
ニ 無関心な要素
充足していても不足していても、特に満足も与えず、不満も引き起こさない要素である。
ホ 逆説的な要素
充足されているのに不満を引き起こしたり、不足であるのに満足を与える要素である。例えば、出産では、元気な赤ちゃんが生まれて当然と思われている(当たり前品質)。しかし、かつては、母児共に文字通り生死をかけていたので、無事出産することは喜び(魅力的品質)であった。
受診では、我が国では、いつでも・どこでも・誰でも受診の機会が保証されていることは、当たり前(当たり前品質)である。現在でも、諸外国では、医療機関への受診は制限があり、我が国の状況は恵まれている(魅力的品質)。
④医療従事者の視点
医療従事者が望ましいと考える医療とは、安心し、誇りを持って行うことができる医療である。国民や患者の多様な要望に迅速かつ適切に応えて、良質かつ効率的に提供する医療である。
役職者だけではなく、職員の全てが、病院の理念や方針に基づいて、自分の立場を理解し、その場で的確な判断をして役割を果たすことである。部門、部署、現場と段階的に具体的な方針と目標を展開(方針展開)することが必要である。建前ではなく、本音で、日常業務の中で具体的に行動し、成果をあげることが求められている。
医療従事者は、職業倫理というまでもなく、自分の役割や責任として、仕事として、質向上の努力をしてきた。しかし、制度の問題や、国民や患者のとどまる所のない要求水準の上昇に、応えられなくなっている。国民の健康を護ることができにくい状況にある。医療従事者が安心し誇りを持って働ける状況にはない。それが、医療崩壊、病院崩壊という形で現れている。
9.医療における問題
医療の問題は、大きく 5つが挙げられる。
①医療に関する認識
1)医療の社会性
“社会の中の医療”という認識が医療界に問われている。「医療とは、医学の社会的適用である」であり、医療従事者は、地域医療、健康教育・疾病教育、健康投資、医療資源の利活用、社会貢献、環境負荷、環境保全、介護・年金等、社会との関連を考慮しなければならない。一方、患者や国民も、“医療は分からない”、“不透明である”という疑心暗鬼だけではなく、医療を理解する努力が必要である。
2)医療は特殊か
医療従事者にも、患者や国民にも、“医療は特殊である”という神話がある。両者共に、“医療は特殊である”という根拠としては、イ 生命を扱う、ロ 許認可・規制が厳しい、ハ 情報の非対称性がある、があげられる。しかし、イ・ロは医療だけではなく、他の産業にも該当するものがある。ハの情報の非対称性は専門性の本質でもある。情報量、判断力、能力・技術の差があるから専門家なのである。非対称性に問題があるのではなく、それに如何に対応するか、つまり、説明責任・情報開示が問われている。
双方が医療の特殊性を強調する限り、問題は解決しない。医療は特殊ではなく、組織管理の面では一般産業・企業と共通する部分の方が多い。一般産業・企業から学ぶことが多い。反対に、医療から一般産業に発信する事項も多い。
とくに、医療界からの情報提供とわかりやすい説明が重要である。医療に関する法令、医療提供の仕組み、医療費の仕組み、医療機関の業務内容、医療従事者の日常業務、医療従事者の考え方等である(「病院早わかり読本 第4版」(医学書院)参照)。
医療は特殊であるという場合の問題には2つの側面がある。ひとつは、医療者側が、するべき事をしない言い訳に使う場合である。もうひとつは、医療を受ける患者あるいは国民側が、医療は特殊だから自己犠牲は当然であると医療者に強制する場合である。“特殊”と言う のであれば、医療者側は“特殊”だからより細心の注意をして医療を提供する、国民側は“特殊”だから自らが健康の保持に留意し、より安全で働きやすい環境を整備するというべきであろう。“特殊”を、できない理由に利用したり、無理難題を押しつける理由にしてはいけない。
3)医療は消費か
“医療は消費か”という問に答えることは簡単ではない。最終顧客を消費者といい、最終顧客が個人や家庭で使用するために買うものすべてを消費財という。しかし同じ財でもその使いみちによって消費財にもなり生産財にもなる。
イ 消費の定義
消費(consumption)の定義は、費やし無くすことであるが、経済学用語としては、欲望の直接・間接の充足のために財・サービスを消耗する行為、生産と表裏の関係をなす経済現象である。消費には、生産物(モノ)の消費とサービス(コト)の消費がある。共通することは、モノだけではなく、労働の消費であり、時間の消費である。医療の提供においては、モノとコトの両者が同じ程度に重要である。大量消費時代における「モノの価値」は、そのものの使用価値や労働の価値ではなく、記号としての価値であり、「消費は定義してはいけない。なぜなら、それは観念であるからだ」という考え方もあるⅹⅳ。
ⅹⅳ Jean Baudrillard:消費社会の神話と構造、325p、紀伊国屋書店、東京、1995
ロ 医療の消費税
医療における最終顧客(消費者)は患者であるにもかかわらず、最終顧客ではない病院が、医薬品、医療材料、委託費等に関する消費税を支払わされ、病院の損税となっている。
ハ 消費者契約法
医療契約にも消費者契約法が適用されるとされる。消費者契約法第1条では、「この法律は、消費者と事業者との間の情報の質及び量並びに交渉力の格差にかんがみ、事業者の一定の行為により消費者が誤認し、又は困惑した場合について・・・消費者の利益の擁護を図り、もって国民生活の安定向上と国民経済の健全な発展に寄与することを目的とする」と事業者間以外の契約は対等ではないと規定していることは重要である。
第2条1項では、「この法律において“消費者”とは、個人(事業として又は事業のために契約の当事者となる場合におけるものを除く)をいう 」、また、第2条2項では、「“事業者”とは、法人その他の団体及び事業として又は事業のために契約の当事者となる場合における個人をいう」と規定されている。つまり、事業における契約ではない個人を消費者という。この観点からは、患者は消費者とされている。
4)医療の利用者
経済学用語に従えば、患者は欲望(欲求)を満たすに医療を受けるといえるのであろうか。生存欲、生殖欲、食欲等を満たすためといえなくもないが、美容手術等以外には、患者が好きこのんで医療を受けるのではない。医療においては、生産と消費という対比よりも、提供と利用(受療)が適切である。したがって、医療の消費者というよりも、利用者、受療者の方が受け入れやすい。
5)健康投資
医療を消費と考えるより、健康投資と考える方が実態に合っている(8.良質な医療 ②健康投資の視点の項 参照)。
②医療費の負担と世代間および保険者間競争
科学技術や医療技術の高度化と、国民や患者の要求水準が高まり、高度な医療を提供しなければならない。しかし、国家の財政難において、高齢者医療費高騰の負担を誰がするのか、という世代間の問題と、どの保険組合(保険者)が老人医療費拠出金を負担するのか、という保険者間の問題がある。
今後は、年金と同様に、加入した医療保険によって、受けることができる医療の範囲や内容に差が生じ、保険では必要最低限の医療しか保障できない虞がある。国として、地方自治体として、医療機関として、どのように対応するかが問われている。
更に、2011年の現在、地震・津波・原発事故による、極めて広範囲の社会基盤の崩壊と放射能漏出という未曾有の事態にある。非常事態対応と共に、日常の医療活動も継続しなければならない。東日本大震災による、復興費用の財源不足、経済活動の停滞による財源不足が必至である。どこまで医療費を確保ができるかにより、提供できる医療の質が決まる。
③経済原則適用の一貫性欠如
医療においても市場原理の導入が強調され、医療が経済情勢の変化に振り回される状況にある。市場原理とは、需要と供給のバランス、費用と収益とのバランスに基づくものであるはずであり、再生産可能な仕組みのはずである。
社会基盤・社会資本としての社会保障のあり方が問われている。国家財政の破綻の責任が医療にあるかのごとき論調が多い。国民が求める医療の内容に相応の医療費負担が必要であるという当然のことを、理解しなければならない。
市場原理導入を求めておきながら、他方では公共性という名の下に、更には、医療は特殊であるとして、原価を超えた、経済原則に合わない高度かつ良質の医療の提供を求めている。営利・非営利に関わらず、再生産可能な仕組みが必須である。低い負担(保険料、自己負担金)で、いつでも、どこでも、誰でも、最高の医療を求めている。それを当然のこととしていることが問題である。
市場原理で重要な事は、透明性と公正性である。公正とは、あらかじめ合意した同じルール(基準・規則・法令)に基づいて、同じ土俵(活動の場)で運営することである。しかし、現実には、公という名目で特別会計からの繰り入れが行われ、採算度外視の運営が黙視されている。他方、民間には、同じ医療の提供を求めながら、経済原則に従え、効率化せよと要求するという矛盾がある。
④組織的管理手法導入の遅れ
医療の特殊性や患者の多様性を理由に、医療への管理手法の導入が否定され、導入は一部で行われているに過ぎなかった。その理由は、管理を意識しなくても、病院経営ができたからである。しかし、社会の急速かつ複雑な変化に対応するためには、従来の考え方や方法では対応できなくなりつつある。特に、医療においては、質を重視しなければならず、病院経営においては、組織管理の仕組み(Management System)、質管理(QMS)の導入、すなわちTQMの導入が必要である。
⑤医療不信
1)過大な期待への対応
国民や患者の医療不信は強く、深刻な状況にある。この原因は、医療提供側と国民や患者の双方にある。すなわち、社会が急速に変革しているにもかかわらず、医療従事者の意識改革ができず、情報提供と説明の不足等、多くの場面で対応が適切ではない。また、国民や患者の権利意識の向上と医療は無料あるいは低負担が当然という、過大な期待・要求や誤解がある。
2)無謬性と結果責任
安全確保は、基本的な要求事項である。しかし、医療事故や不具合に関する医療提供側の対応が厳しく糾弾されることが多い。国民は、医療に無謬性を求めている。しかし、医療契約は準委任契約であり、適切な行為は約束するが、結果を保証するものではない。医療の特性として、複雑性、侵襲性、リスク性があることからも理解できよう。“人は誰でも間違える”というまでもなく、医療従事者も人であるという前提を再確認しなければならない。しかし、間違えても仕方が無いということではなく、過誤や不適切な行為を減少させ、再発防止を検討し、対策を実施することが必要である。質管理の考え方と手法が有用である。
10.医療における継続的質向上
医療では、専門資格職が多く、専門技術職として質向上の努力は当然のことと考えて、日常業務として行なっている。ただし、これは、専門知識、専門(固有)技術に関する努力が大部分であり、管理知識、管理技術に関しては関心が乏しい傾向がある。また、個人の努力による部分が多く、組織的な取り組み、特に総合的質経営の取り組みは一部で行われているだけである。
質管理に関しては、決して医療が遅れていたのではない。外科医の Codmanは、医療(外科診療)にも結果の評価が必要であるとして、診療記録(手術記録とその後の経過記録)の評価を主張した。また、1914年、End Result Hospital(最終結果病院)を作った。挑戦的な名称である。彼は、骨腫瘍の登録制度を作った。そして、外科学会の取り組みが契機になって、病院機能評価の仕組み(JCAHO:Joint Commission onAccreditation of Health Care Organizations、現在は JC :Joint Commissionに名称変更)が設立された(1951年)。しかし、医療界全般に理解され、普及するには時間を要した。
日本においても、1990年代から、質の評価を制度として行うようになった。日本医療機能評価機構による病院機能評価、日本科学技術連盟による医療の質奨励賞、質マネジメントシステム(ISO9001)等である。
個々の病院あるいは一部の職員により、TQMや QCC (Quality Control Circle)が行われていたが、1990年代から、病院団体や医療関係者が質改善・向上の全国的組織を設立し、医療へのTQMの導入を目指して活動している。品質管理の専門家との連携が重要となっている。
病院は、専門分化・機能分化による縦割り・横割りの壁が厚く、標準化や情報の共有がしにくい組織である。そして、複雑性・不確定性・緊急性・個別対応・非定型が当たり前の医療では、経営者だけではなく、全職員が柔軟に対応しなければならない。医療界こそ適応型組織に生まれ変わる機会がある。ここに、一般社会の諸問題解決の糸口があると考える。複雑な医療界でTQM展開のモデルをつくることにより、一般化(普遍化)することが期待できる。その考え方に基づいて、全日病では、2000年には医療の質向上(DRG・TQM)委員会を設置して活動している。また、臨床プロセスの研究に導入したものが、医療の質向上(DRG・TQM)委員会が実施している、フローモデルの研究であり、患者状態適応型パスシステム(PCAPS: Patient Condition Adaptive Path System)ⅹⅴである。
ⅹⅴ 患者状態適応型パスは、患者状態の変化のプロセスを可視化したものである。患者状態の目標毎にユニットを構成し、患者状態に適応した医療業務と、当該ユニットの目標状態に達した後の、最適な次のユニットに移行ロジックがナビゲートする。あるユニット内で、変化した患者状態が当該ユニットの患者状態適応範囲を超えた場合には、適応するユニットに移行するロジック機能が組み込まれている。極めて挑戦的な活動であるが、臨床に応用するには、国家的なほぼ全疾患のコンテンツ作成が必要であり、研究段階にあるといえる。東京大学飯塚教授を主任研究者とし、全日病役員も分担研究者として参画した。
11.医療経営の質 (quality of health care management)
①経営とは
経営とは、営利すなわち金儲けが目的であると考える人が多い。とくに、医療従事者にはその傾向が強く、経済活動を否定的に考える人が多い。医療経営者、管理職においても、近年まで“経営”という用語に抵抗を示す者が多かった。しかし、経営とは、営利か非営利かに関係なく、組織を運営することを言い、組織管理を言う。有限の資源を活用して、制約条件の中で、組織の目的を達成するために行う活動である。
近年、少子高齢社会における医療費の継続的上昇による国家財政難を理由に、医療費抑制策が進められ、また、勤労意識・職業意識が変化する等、経営が困難になり、倒産する病院も少なくない。したがって、“経営”を否応なく考えざるを得ない状況にある。しかし、この場合も“組織管理”という意味ではなく、単に、赤字を黒字にする、つまり、収支を合わせるという狭い意味に限定して“経営”を考える傾向がある。いずれも、両極端な考え方である。
再生産が困難な状況にあるからこそ、継続的に組織を運営するためには、黒字であることが必要であるが、組織の理念や目的を達成することがより重要である。
②医療経営の質とは
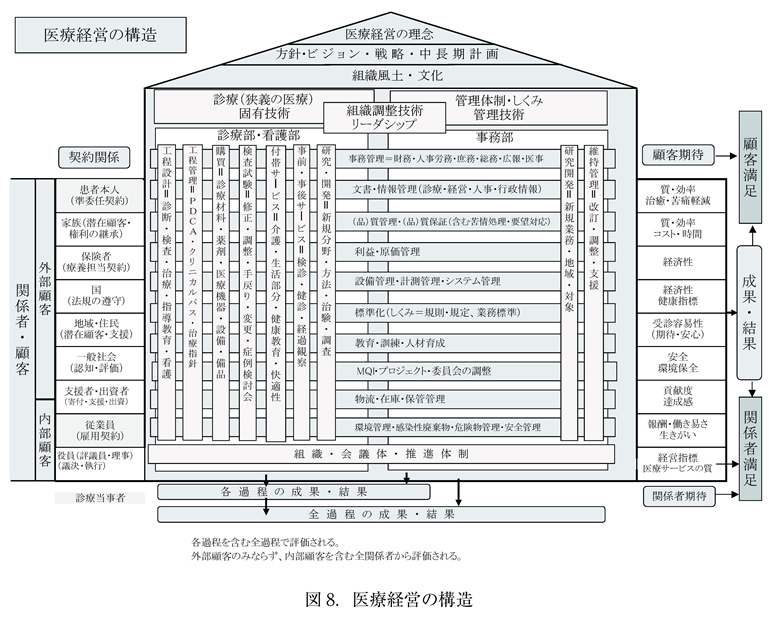
医療経営の質とは、医療機関全体の質、総合的質を言う。すなわち、1)診療(経過・結果)、2)組織管理(人事労務・労働安全衛生・施設設備・安全・環境)、3)経営指標(財務)、4)職員(能力・態度・成果)、5)患者満足(苦痛軽減・診療成績・時間・経済性)であり、医療の質向上のために経営管理の質を上げることが重要である。
医療経営の構造(図8)は複雑であり、すべての関係者の満足を得ることは困難である。したがって、質重視の経営、すなわち総合的質経営(TQM:Total Quality Management)として、医療の質向上活動(MQI:Medical Quality Improvement)を実施する必要がある。医療は、規制が厳しく、競争原理が働きにくく、非効率、すなわち、無駄が多い、また、患者が選択できる情報を得にくいと指摘されている。一方では、医療事故をはじめとする医療機関の運営上の問題が指摘され、医療の質、すなわち、医療機関の総合的な経営の質が問われている。
12.2025年における医療の質
2025年には、医療基本法が制定され、医療のあるべき姿・ありたい姿とそれを達成する道筋が示され、継続的な改善がなされていよう。その基本的考え方は、医療への TQMの導入である。国家・自治体・団体・医療機関それぞれの段階で重層的に実施されていよう。
質とは相対的なものであり、医療は社会の状況に適合させて実践されるものである。TQM実践の努力をしている限り、医療の質(顧客の評価)は現在よりも高まるであろう。医療従事者が安心し誇りを持って働き、患者が安心して受療し、信頼関係が構築される。結果として、医療崩壊、病院崩壊といわれた状態から、医療再生、病院再生が実現していよう。
参考文献
- 飯田修平:病院早わかり読本 第4版、259p、医学書院、東京、2011
- 飯田修平編著:新版 医療安全管理テキスト、263p、日本規格協会、東京、2010
- 飯田修平、田村誠、丸木一成編著:医療の質向上への革新―先進6病院の事例―、285p、日科技連出版社、東京、2005
- 飯田修平、飯塚悦功、棟近雅彦監修:医療の質用語事典、359p、日本規格協会、東京、 2005
- 飯田修平:医療における総合的質経営 練馬総合病院 組織革新への挑戦、179p、日科技連出版社、東京、2003